精準攻堅“生命禁區”
貴陽市二醫成功完成一例枕骨大孔區腦膜瘤切除手術
43歲的李女士(化名)被反復頭昏、頭痛困擾一年之久,起初誤以為是工作勞累所致,未加重視。直到一個月前,她出現右手及雙腿乏力癥狀,嚴重到需他人攙扶才能行走,才察覺情況危急。在當地醫院檢查后,她被發現枕骨大孔區存在占位性病變,初步診斷為腦膜瘤。為尋求進一步治療,李女士慕名來到貴陽市第二人民醫院(金陽醫院)神經外科就診。
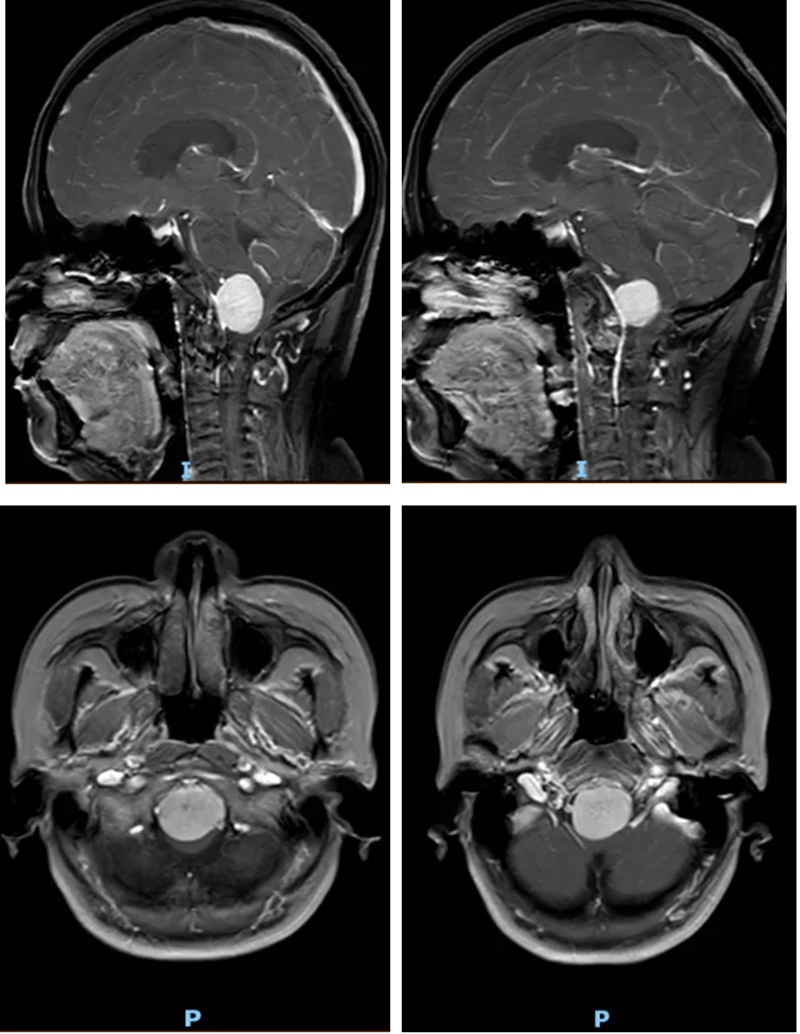
罕見腫瘤深藏“生命中樞”風險極高。
進一步檢查后,金陽醫院神經外科三病區團隊明確了李女士的病情。李女士的腫瘤生長位置極為特殊,位于枕骨大孔區。這一區域是大腦與脊髓連接的關鍵通道,被稱為神經外科手術的“生命禁區”,腫瘤恰好位于延髓前方。而延髓作為控制心跳、呼吸、血壓的“生命中樞”,其周邊解剖結構復雜,緊鄰椎動脈和后組顱神經,手術空間異常狹小,操作難度堪稱神經外科領域的技術高峰。
神經外科三病區主任陳小忠博士介紹,枕骨大孔區腦膜瘤早期癥狀缺乏特異性,多數患者初期僅表現為頸部疼痛,往往在癥狀加重后才會進一步檢查。李女士的病情發展符合典型規律,隨著腫瘤增大,神經壓迫癥狀逐漸顯現。入院體檢顯示,她的雙下肢肌力為4級,右上肢肌力僅3級,神經系統已受到明顯壓迫,對生命安全構成嚴重威脅。
在全面評估病情并向李女士及其家屬詳細告知手術風險后,患者和家屬同意接受手術治療。為確保手術成功,神經外科三病區團隊為李女士制定了個體化手術方案,決定采用遠外側入路開展手術。
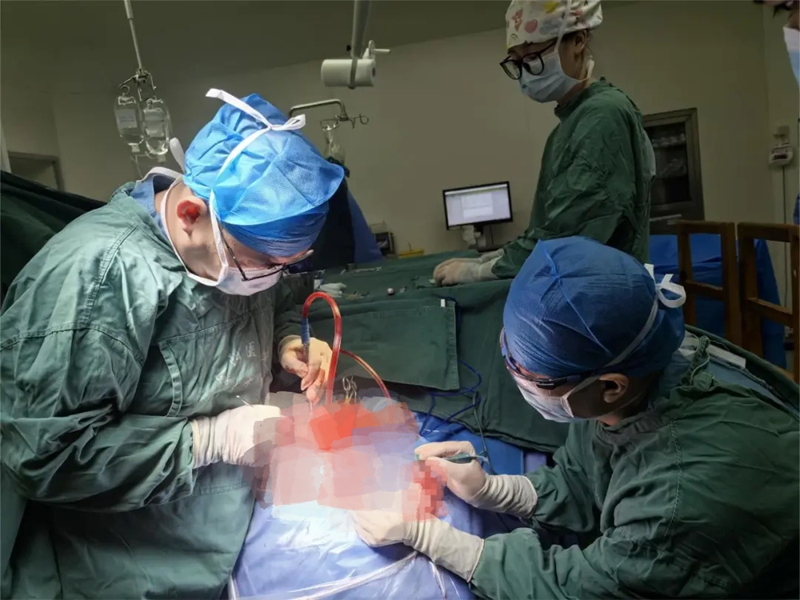
手術中。
“手術如同在懸崖邊上跳舞,每一步都必須精準無誤。” 陳小忠博士表示。手術中,團隊借助神經導航和神經電生理監測技術,如同擁有了“透視眼”和“神經雷達”,實時精準定位病灶位置,動態監測神經功能,有效規避了手術風險。在高倍顯微鏡下,醫生們小心翼翼地分離腫瘤與周圍重要神經、血管結構,最終成功將腫瘤完整切除。
術后復查頭顱CT和MRI結果顯示,李女士腦部的腫瘤被徹底切除,延髓所受壓迫完全解除。術后恢復期間,在神經外科、麻醉科(手術室)、電生理監測團隊、神經重癥及術后護理團隊的多學科協同照料下,李女士恢復順利。她的頭昏、頭痛癥狀徹底消失,肢體肌力明顯改善,未出現任何新發神經功能障礙,目前已逐步恢復正常生活能力。
陳小忠博士表示,枕骨大孔區腦膜瘤雖然罕見,僅占所有腦膜瘤的1.8%~3.2%,但隨著現代神經外科技術的進步,這一曾經的“手術禁區”已被逐步攻克。早期診斷至關重要,對于持續性頸痛伴神經系統癥狀的患者,應盡早完善影像學檢查,避免病情進展至不可逆階段。隨著神經外科邊界的不斷拓展,更多曾被視為禁忌的病變正逐步被攻克,為患者帶來新生希望。(圖/文 鄒書懷、葉皓)
分享讓更多人看到 

































 第一時間為您推送權威資訊
第一時間為您推送權威資訊
 報道全球 傳播中國
報道全球 傳播中國
 關注人民網,傳播正能量
關注人民網,傳播正能量